L’oxymètre de doigt est un dispositif de plus en plus utilisé pour surveiller la saturation en oxygène (SpO2) et le pouls. Accessible et facile d’utilisation, cet appareil est devenu un outil indispensable pour les professionnels de santé ainsi que pour les particuliers souhaitant suivre leur état respiratoire. Dans cet article, nous allons explorer les principales caractéristiques de l’oxymètre de doigt, son mode de fonctionnement, ainsi que les étapes pour l’utiliser correctement. Vous apprendrez également à interpréter ses résultats et à trouver le modèle qui correspond à vos besoins.

Oxymètre de pouls : fonctionnement
L’oxymètre de pouls, ou oxymètre de doigt, fonctionne grâce à une technologie appelée spectrophotométrie. Quand il est placé sur le doigt, l’oxymètre émet des faisceaux de lumière rouge et infrarouge à travers la peau pour analyser le taux d’oxygène dans le sang. Le sang oxygéné absorbe différemment la lumière par rapport au sang désoxygéné. L’appareil capte ces différences et calcule ainsi le pourcentage de saturation en oxygène dans le sang (SpO2).
En plus de la saturation, l’oxymètre mesure également la fréquence cardiaque (ou pouls), fournissant ainsi deux informations clés en temps réel. Cet appareil est particulièrement utilisé chez les patients souffrant de maladies respiratoires, d’asthme, de bronchopneumopathie chronique obstructive (BPCO) ou dans le cadre de la surveillance de la COVID-19.
Oxymètre de doigt : main droite ou main gauche ?
Lors de l’utilisation d’un oxymètre de doigt, il est souvent demandé si la main droite ou la main gauche est préférable. En général, il n’y a pas de différence significative dans les résultats entre les deux mains. Il est surtout important de choisir une main qui n’a pas été soumise à une activité physique intense. En effet, cela pourrait influencer les résultats en faussant le rythme cardiaque ou la saturation en oxygène.

Quel doigt utiliser pour un oxymètre ?
Le doigt à privilégier pour l’utilisation d’un oxymètre de pouls est généralement l’index, car il est facilement accessible et assure un bon contact avec les capteurs de l’appareil. Toutefois, certains utilisateurs préfèrent utiliser le majeur ou l’annulaire, surtout si l’index est blessé ou ne permet pas une bonne lecture.
Il est important de noter que l’oxymètre de pouls doit être positionné correctement, avec l’ongle tourné vers le haut. Évitez de porter du vernis à ongles ou des bagues, car cela pourrait interférer avec les capteurs et fausser les résultats.
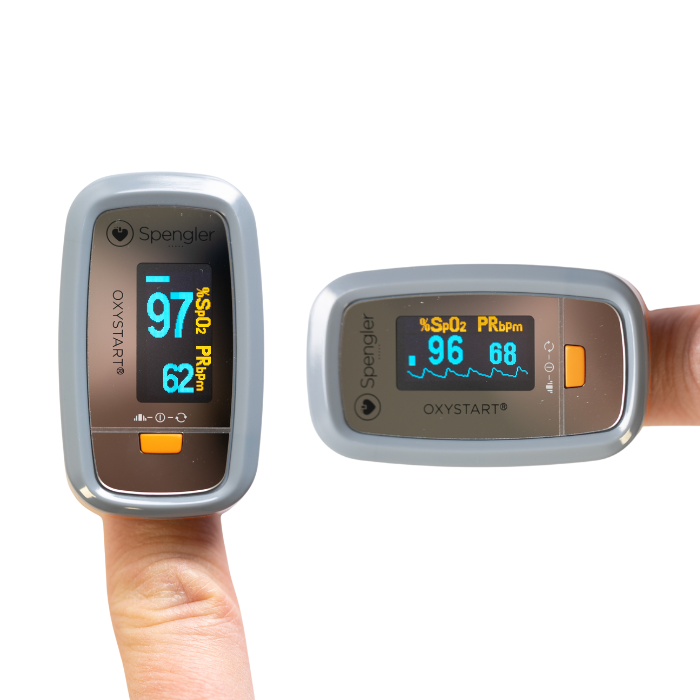
Comment lire un oxymètre de doigt ?
La lecture d’un oxymètre de doigt est simple et rapide. Après avoir inséré votre doigt dans l’appareil, vous verrez deux valeurs principales s’afficher à l’écran :
- Saturation en oxygène (SpO2) : C’est le pourcentage d’oxygène transporté par les globules rouges dans le sang.
- Fréquence cardiaque (ou pouls) : Exprimée en battements par minute (BPM), c’est le nombre de battements de votre cœur par minute.
Ces deux valeurs sont des indicateurs essentiels de votre état de santé. Elles peuvent être utilisées pour détecter des anomalies ou suivre l’évolution de certaines maladies.
Oxymètre de doigt : valeurs normales
SpO2 normal adulte :
La saturation en oxygène normale chez un individu en bonne santé se situe généralement entre 94 % et 99%. Si la SpO2 descend en dessous de 90 %, cela peut indiquer une hypoxie, c’est-à-dire un manque d’oxygène dans le sang, ce qui nécessite souvent une intervention médicale. Entre 90 et 93% on considère la saturation comme médiocre.
Rythme cardiaque normal :
Le rythme cardiaque normal d’un adulte au repos est compris entre 60 et 100 battements par minute (BPM). Une fréquence cardiaque inférieure à 60 BPM est appelée bradycardie, tandis qu’une fréquence cardiaque supérieure à 100 BPM est qualifiée de tachycardie. Les deux situations peuvent nécessiter une surveillance médicale, selon les symptômes associés.
Que signifie PI sur un oxymètre ?
« PI » correspond à l’indice de perfusion (Perfusion Index). Il s’agit d’une donnée indiquant la force du flux sanguin détecté par l’appareil au niveau du capteur. Cet indice s’exprime en pourcentage et peut varier en fonction de la qualité de la circulation sanguine.
Un PI plus élevé reflète une meilleure perfusion et une bonne circulation sanguine. Un PI faible peut indiquer une perfusion plus réduite, souvent due à une mauvaise circulation, des extrémités froides, ou des pathologies vasculaires. Le PI est une mesure complémentaire utile pour interpréter les résultats de l’oxymétrie.
Oxymètre ou saturomètre ?
Le terme saturomètre est souvent utilisé comme synonyme d‘oxymètre de pouls, bien que le terme oxymètre soit plus courant dans le langage médical. Les deux appareils remplissent la même fonction : mesurer la saturation en oxygène et le pouls. Le choix entre ces deux termes dépend donc principalement de l’usage et de la préférence régionale.
Quel est le prix d’un oxymètre en pharmacie ou en ligne ?
Le prix d’un oxymètre de doigt varie en fonction de sa marque, du modèle, de ses fonctionnalités et de sa précision. En général, le prix se situe entre 20 € et 80 € pour un oxymètre standard acheté en ligne ou en pharmacie. Les modèles plus sophistiqués, professionnels comme ceux avec connectivité Bluetooth ou des fonctionnalités avancées, coûtent généralement plusieurs centaines d’euros.
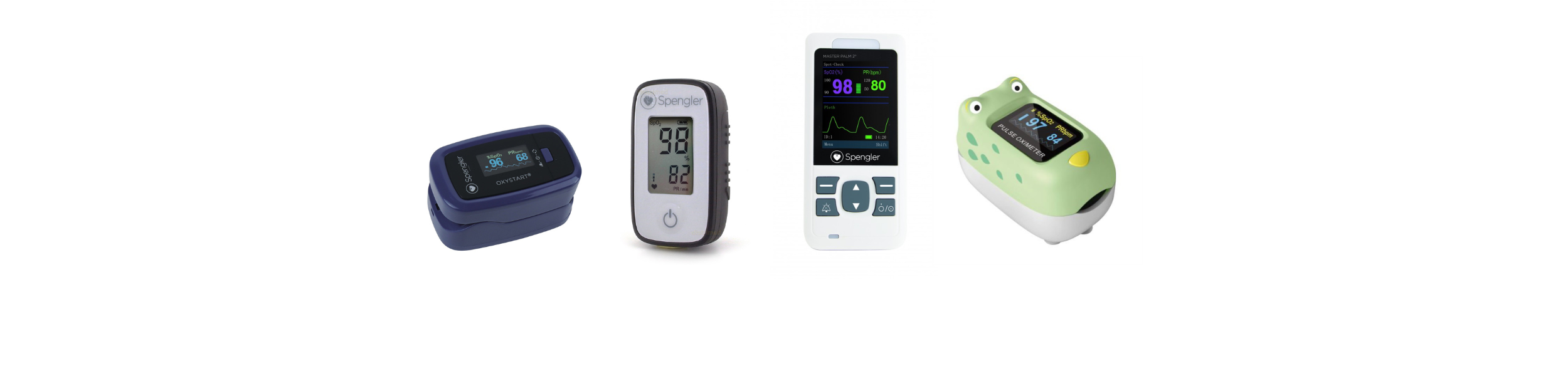
Les oxymètres Spengler, reconnus pour leur qualité et leur fiabilité, sont disponibles dans les pharmacies, les magasins de matériel médical et sur des sites en ligne spécialisés.

L’Oxystart est un oxymètre de pouls basique, souvent utilisé à domicile ou pour un usage occasionnel. Il offre aux professionnels comme aux particuliers des lectures précises de la SpO2 et du pouls. Il est simple à utiliser, compact léger et accessible.

L’Oxygo est un modèle plus avancé, souvent utilisé par les professionnels de santé. El effet il a été conçu pour résister à un usage intensif. Il est équipé d’une coque anti choc et se nettoie facilement grâce à un revêtement lisse. Utilisable sur les enfants et les adultes il est idéal pour les professionnels de santé.

L’Oxyfrog est un modèle compact et coloré, destiné à un usage pédiatrique. Grâce à son design adapté aux enfants, il permet de surveiller efficacement la saturation en oxygène chez les plus jeunes.
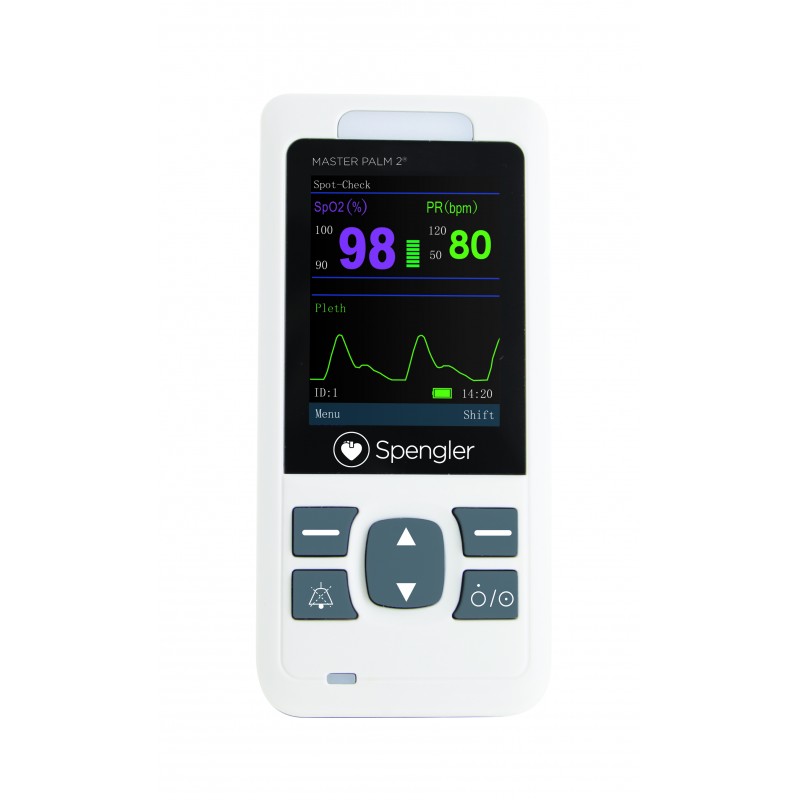
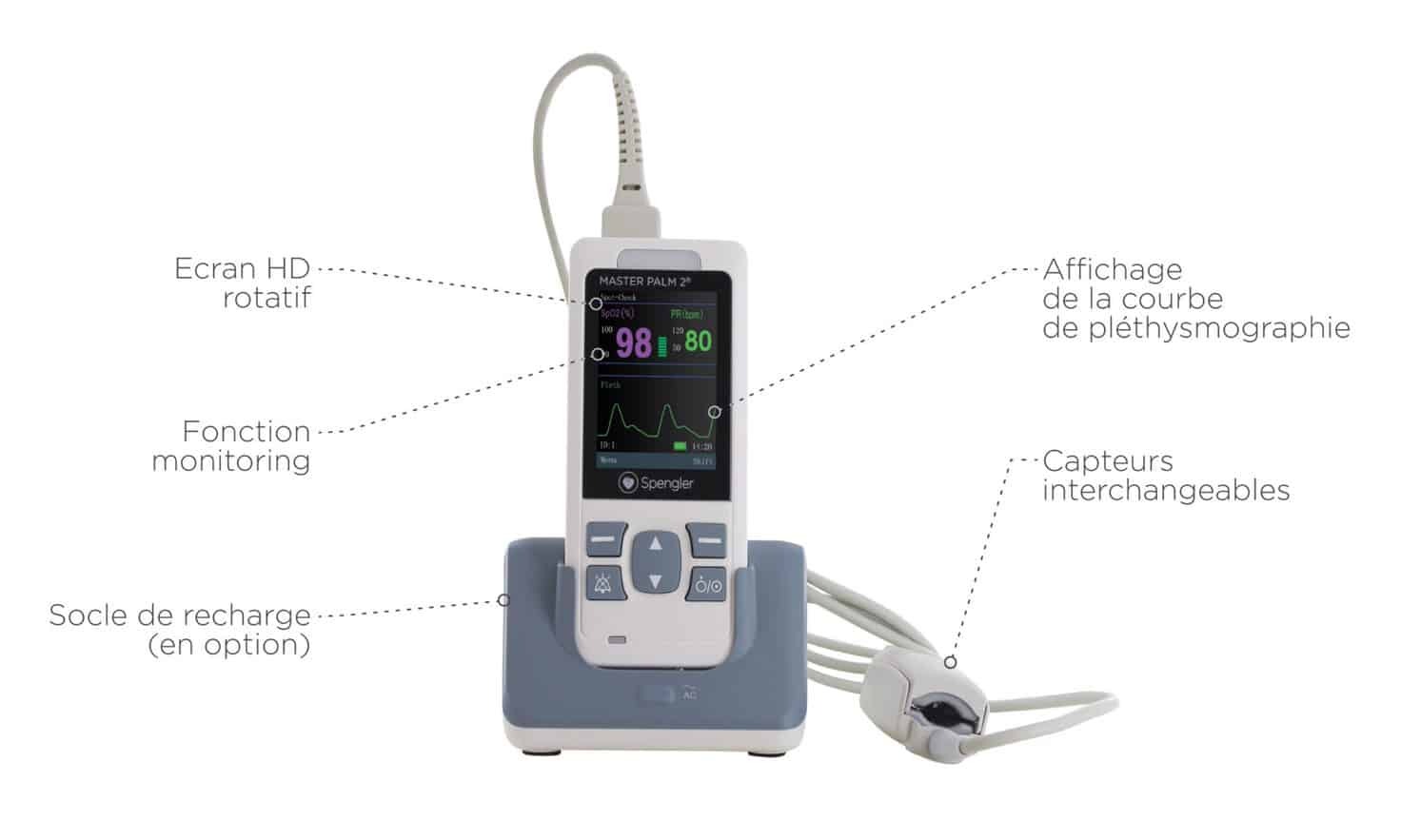
Le Master Plam est un oxymètre de qualité professionnelle, souvent utilisé dans les hôpitaux. Il est réputé pour sa précision et sa capacité à fonctionner dans des environnements cliniques exigeants, y compris en soins intensifs. Cet oxymètre de pouls est aussi équipé d’une fonction monitoring et d’alarmes permettant de suivre la saturation en oxygène d’un patient comme un moniteur.
Trouvez l’oxymètre qui vous correspond !
|
Oxystart |
Oxygo |
Oxyfrog |
Master Palm 2 & 3 |
|
| Infirmier (ère) et médecin en cabinet |
++ |
++ |
++ |
+ |
| Infirmier (ère) et médecin en visite à domicile |
+ |
++ |
++ |
+ |
| Etablissement hospitalier |
|
+ |
|
++ |
| Particulier |
++ |
+ |
++ |
|
+ : adapté
++ : recommandé

 A qui est destinée cette application ?
A qui est destinée cette application ?